乳癌是香港女性頭號癌症1,2
本港女性確診乳癌的個案近年一直上升,每14名婦女中,就有1人有機會患上乳癌。雖然近一半的乳癌個案都發生在40歲以上的女性身上,但是並非年紀小就不會患上乳癌。香港患者確診年齡中位數為58歲,相比西方國家如美國,澳洲及歐盟成員國家之下,香港患者相對年輕,本港最年輕患者不足25歲。
早期發現至關重要3-5
乳癌篩查目的是在症狀出現之前發現乳癌。及早發現癌症並作出及時治療,可達至更好的效果並提高存活率。由於乳癌的早期症狀可能難以發現,衛生防護中心建議女性應時刻關注乳房健康,多留意自己乳房平常的外觀和觸感,若乳房出現不尋常變化時,您亦能夠及時察覺。
乳癌的症狀3,4
若於自我檢查期間發現硬塊,先不要太擔心,大多數乳房的變化或硬塊都不一定和乳癌有關。可是一旦察覺乳房出現不尋常的情況,應盡快求醫,了解是否需要進一步的檢查。延遲就醫或晚期確診或會令存活率降低。
-
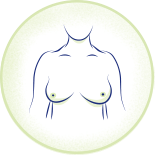
乳房形狀或大小改變
-
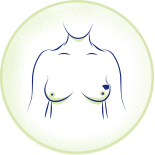
皮膚變厚或出現硬塊
-

皮膚或乳頭凹陷
-

乳頭有血跡或出現血色分泌物滲漏
-

乳頭出現硬塊、變厚或變形
-

腋下淋巴結腫脹
自我檢查指南4-7
20歲以上的女士就應該每月進行一次自我檢查。未停經者應在月經開始後7至10天檢查,而停經者則只需在每月同一日進行便可。
自我檢查的步驟簡單,只要記下三要訣「觀察、觸感、比較」就能更了解自己的乳房。
-

觀察
藉著自行檢查,留意乳房皮膚和乳頭是否有異常,如凹陷或乳頭有分泌物滲漏。
-

觸感
檢查乳房有沒有硬塊、變硬或持續痛楚。尤其是單邊乳房的問題,或與月經無關。
-

比較
比較乳房從前的大小、外形,或左右兩邊乳房是否有任何異常。
乳房自我檢查只需時幾分鐘,您可以在換衣服時,洗澡時或仰臥在床上進行自我乳房檢查。
-

換衣服時
對著鏡子,用以下兩個姿勢檢查你的乳房有沒有上述的變化,並觀察乳頭有沒有分泌物滲漏的跡象:
- 雙手叉腰,肩膀伸直
- 舉起雙臂
-

仰臥在床上
- 躺下時,用枕頭墊著單邊肩膊
- 舉起同一邊的手臂
- 用另一隻手檢查對邊乳房是否有腫塊或異常
- 保持手指平齊,用手指打著小圈,輕壓整個乳房。使用的力度越大,檢查的組織越深。有系統地檢查兩邊乳房,從鎖骨到上腹,從腋窩到乳溝檢查,以確保沒有漏掉任何位置
-
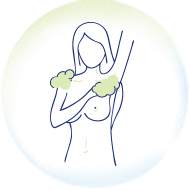
洗澡時
當洗澡時,您可以選擇以站立或坐著方式,並以上述相同指壓的方法自我檢查乳房。
自我乳房檢查步驟簡單又方便,讓它融入您的生活,成為習慣,是預防乳癌的重要一環。讓您及早發現乳房的異樣,適時諮詢醫生。
何時接受進一步檢查4,8
自我檢查對乳房健康相當重要,但不能取代醫生的篩查與檢驗。如有需要,醫生或會安排以下一項或多項檢查,再作詳細診斷:
-
1
乳房X光
造影檢查
偵測乳房的早期病變,能在腫塊還未被察覺之前就測出癌腫瘤
-
2
活組織檢驗
抽取腫瘤組織,
確定腫瘤細胞的類別 -
3
超聲波掃描

以超聲波偵測或確定乳房腫瘤位置、大小及性質,並查看腋下淋巴結有否腫脹
-
4
驗血
透過血液檢驗,偵測體內會否有癌細胞賴以生長的化學物質,
從而間接驗出癌細胞 -
5
肝臟超聲波
掃描
以超聲波掃描肝臟,
檢查乳癌是否有擴散到肝臟 -
6
骨骼掃描

確定癌細胞是否
有擴散至骨骼 -
7
荷爾蒙
受體組合檢驗
測試乳癌細胞上荷爾蒙受體
的組合,定制針對性的
治療方案 -
8
HER2
受體測試
測試乳癌細胞是否帶有HER2蛋白質受體和製造這種蛋白質的基因,從而幫助界定治療方法
乳癌風險分類3,8
香港衛生防護中心於2021提出了針對不同風險狀況的婦女進行乳癌篩查的建議
(適用於年齡界乎44-69歲的女士):
- 低風險
- 中風險
- 高風險
低風險
風險因素
帶有以下任何一項因素
- 直系親屬中有人曾患乳癌
- 曾確診良性乳房疾病
- 未曾生育或第一胎生育年齡較晚(>35歲)
- 初經年齡較早(<12歲)
- 體重指數高(標準因應個人的性別和年齡略有不同)
檢查方案

- 考慮每兩年一次乳房X光篩查, 並諮詢醫生有關X光的利弊
- 不建議使用磁力共振篩查乳癌
中風險
風險因素
帶有以下任何一項因素
- 1名女性直系親屬在50歲或之前確診乳癌
- 2名女性直系親屬在50歲後確診乳癌
檢查方案

- 考慮每兩年一次乳房X光篩查, 並諮詢醫生有關X光的利弊
- 不建議使用磁力共振篩查乳癌
高風險
風險因素
帶有以下任何一項因素
- 有乳癌/卵巢癌的家族史
- 曾患乳癌或非典型乳腺增生
- 攜有BRCA1/2基因突變
- 於10-30歲間曾接受胸部放射治
檢查方案

- 諮詢醫生的意見並於35歲前或在最年輕確診的親屬診斷年齡早10歲(但不早於30歲)接受每年一次乳房X光篩查。
- 如已攜有BRAC1/2基因突變或於10-30歲其間曾接受胸部放射治療,應考慮每年額外接受一次磁力共振篩查。
參考資料
-
HK Breast Cancer Foundation. Local Statistics. Available at:
https://www.hkbcf.org/en/breast_cancer/main/101/. Accessed October 25, 2022. - Song QK, et al. Asian Pac J Cancer Prev, 2014; 15 (22); 10021-10025.
-
Smart Patient Hospital Authority. Available at:
https://www21.ha.org.hk/smartpatient/SPW/zh-HK/Disease-Information/Disease/?guid=bc5c075d-d161-4abc-9b1b-1b1ca15d6947. Accessed October 25, 2022. -
Cancer Fund. Understanding Breast Cancer. Available at:
https://www.cancer-fund.org/wp-content/uploads/2018/10/Breast-Cancer-July18EC.pdf.
Accessed October 25, 2022. - American Cancer Society. Available at:
https://www.cancer.org/cancer/breast-cancer/screening-tests-and-early-detection/american-cancer-society-recommendations-for-the-early-detection-of-breast-cancer.html. Accessed November 22, 2022 -
Breast Cancer Org. Breast Self-Exam. Available at:
https://www.breastcancer.org/screening-testing/breast-self-exam-bse. Accessed October 25, 2022. -
National Breast Cancer Foundation. Breast Self-Exam. Available at:
https://www.nationalbreastcancer.org/breast-self-exam. Accessed October 25, 2022. -
Centre for Health Protection. Recommendations on Prevention and Screening
for Breast Cancer for Health
Professionals. Cancer Expert Working Group on Cancer Prevention and Screening (CEWG); January 2021.
免責聲明
這些健康資訊僅供參考,並不旨在取代與醫護人員的討論。
所有有關病人護理的決定須由醫護人員訂定。

